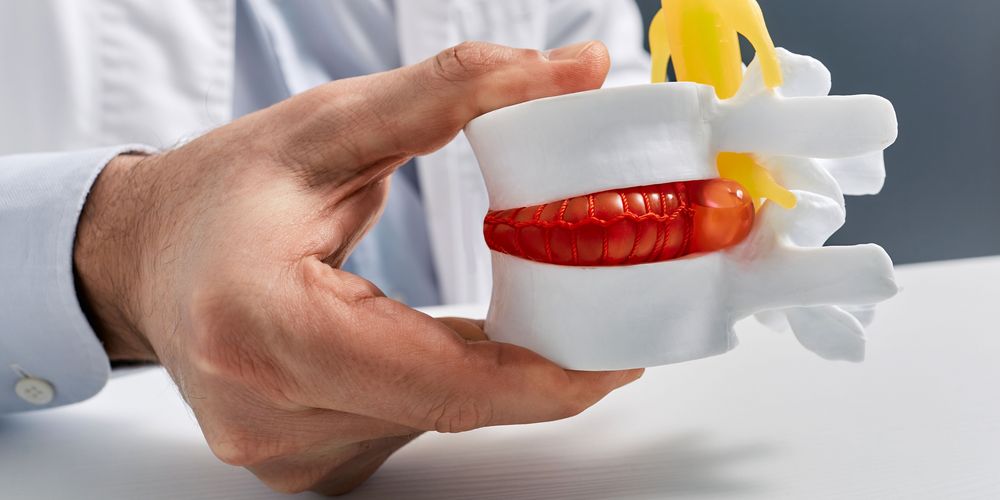
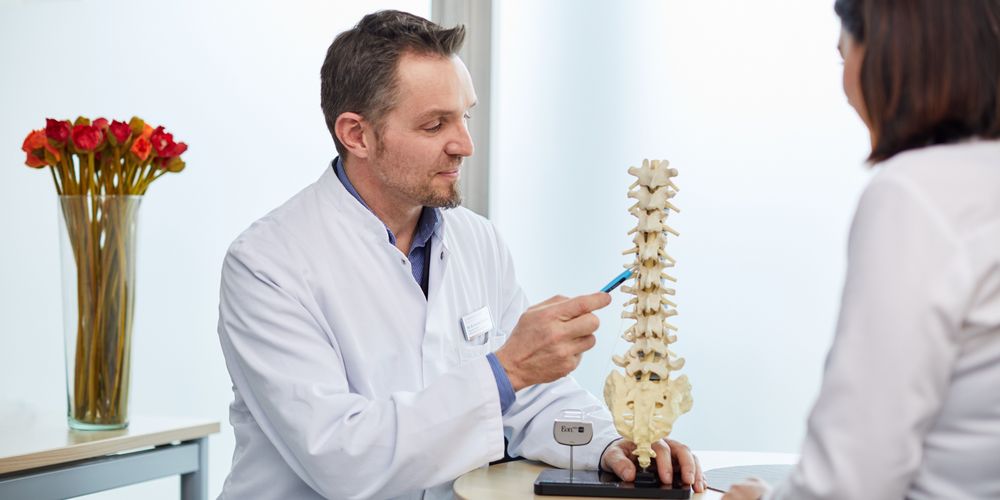
Ein Bandscheibenvorfall wird definiert als Durchbruch des Gallertkerns einer Bandscheibe durch ihren schützenden Faserring. Dabei kann das austretende Material auf Nerven im Wirbelkanal drücken und Schmerzen verursachen. Jede Bandscheibe besteht aus einem inneren Gallertkern, der wie ein Gelkissen wirkt, und einem festen Faserring, der die Bandscheibe stabil in der Wirbelsäule hält. Mit zunehmendem Alter verliert die Bandscheibe an Wassergehalt und damit an Elastizität. Wenn der Faserring Risse bekommt, kann sich der Gallertkern nach außen vorwölben. Dringt er dabei durch den Faserring hindurch, liegt ein Bandscheibenvorfall vor – häufig begleitet von Rückenschmerzen, die je nach Ausprägung in andere Körperregionen ausstrahlen können.